Dekubitus
Was ist ein Dekubitus?
Ein Dekubitus ist ein sogenanntes Drückgeschwür, welches infolge von Druck oder von Druck in Kombination mit Scherkräften entsteht. Es kommt zur lokal begrenzten Schädigung der Haut und/oder des darunterliegenden Gewebes. Ein Dekubitus zählt zu den bedeutendsten chronischen Wunden in der Krankenpflege.
Entstehung eines Dekubitus
Je nach Körperstelle kann das eigene Körpergewicht schon ausreichen, um Kapillaren der Leder- und Unterhaut abzudrücken. Infolgedessen, ist die Minderversorgung von Sauerstoff und Nährstoffen bis hin zur Unterbrechung des Sauerstoffaustausches im Gewebe; hier entsteht ein Dekubitus. Hierbei spielen drei wesentliche Faktoren eine Rolle:
- Der Auflagedruck
- Die Druckverweildauer
- Risikofaktoren
Besonders druckgefährdete Stellen des menschlichen Körpers sind vor allem die, wo Knochenvorsprünge aufzuweisen sind. Hier befindet sich nur wenig bis kein muskuläres Gewebe zwischen Haut und darunterliegenden Knochen. Die meist betroffen Stellen sind:
• In Rückenlage: Ferse, Ellenbogen, Steißbereich, Hinterkopf und Kreuzbein, Wirbelsäule
• In Seitenlage: Ohrmuscheln, Trochander Major, Schultergelenk/Blatt, Knöchel
Die am häufigsten auftretenden Arten von Dekubitusgeschwüren sind der Dekubitus sacralis (Dekubitus im Steißbein, Gesäßsbereich) mit ca. 40% und der Dekubitus an der Ferse mit ca. 18% aller Druckgeschwüre.
Stadien des Dekubitus und seine Symptome
Die Wundbeurteilung des Dekubitus richtet sich nach Beteiligung (Tiefe) der einzelnen Gewebsschichten.
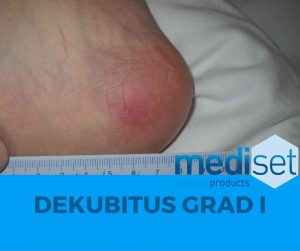
Dekubitus Grad 1
Das Druckgeschwür im Stadium I lässt sich frühzeitig identifizieren. Hier kommt es erstmals zu einer dauerhaft auftretenden und lokal begrenzten Hautrötung, welche sich nicht mehr „wegdrücken“ lässt. Hierbei drückt man den Finger für ein paar Sekunden auf die bereits gerötete Stelle. Wird die Haut direkt nach dem Loslassen nicht deutlich blasser, spricht man von einem Dekubitus Grad I. Die Durchblutung wurde an dieser Stelle unterbrochen und es kommt zur sogenannten Minderversorgung.
Die Haut selbst wird jedoch noch als intakt beschrieben. Der Bereich kann als schmerzhaft, härter, weicher oder kälter beschrieben werden.
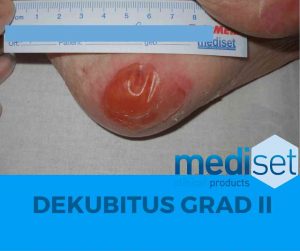
Dekubitus Grad 2
In Stadium II ist die Lederhaut betroffen und erste Hautschädigungen, wie bspw. Blasenbildung und Hautabschürfungen mit rot bis rosafarbenen Wundbett, werden sichtbar.
Nun besteht ein erhöhtes Infektionsrisiko, insbesondere bei Ablösung der Oberhaut.
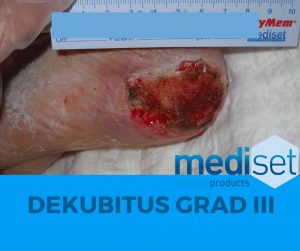
Dekubitus Grad 3
In Stadium III des Dekubitus liegt ein tiefes, offenes Geschwür vor. Die gesamten Hautschichten sind geschädigt, welche bis auf die darunterliegenden Muskeln, Sehnen und Bänder reichen kann. Betroffene leiden an hoher Infektionsanfälligkeit, das Allgemeinbefi nden ist stark eingeschränkt und Schmerzen werden als besonders stark empfunden.
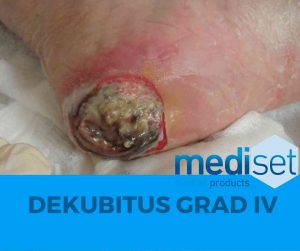
Dekubitus Grad 4
Das Stadium IV zeichnet sich durch völligem Gewebsuntergang mit Nekrosenbildung, sowie Schädigung von Muskelgewebe, Knochen, Sehnen und Gelenkkapseln aus. Außerdem können nun Knochen ersichtlich werden. Entzündungszeichen treten auf und die Gefahr einer Sepsis ist explizit zu beachten.
Risikofaktoren bei einem Dekubitus
Sobald Betroffene in ihrer Mobilität eingeschränkt sind, ist das Risiko für die Entstehung eines Dekubitus erhöht. Klienten, welche nicht mehr in der Lage sind einen Positionswechsel eigenständig durchzuführen, sind einer längeren Einwirkung von Druck auf das Gewebe ausgesetzt. Gründe für Immobilität:
- Paresen (Lähmungen) durch Schlaganfall
- Arthrose, Arthritis, Rheuma
Durch Scherkräfte kommt es zum Verschieben der Hautschichten, wodurch die Durchblutung gestört und nicht mehr mit ausreichend Sauerstoff und Nährstoffen versorgt wird. Scherkräfte sollten besonders beim Transfer, durch ausgewählte Techniken, vermieden werden.
Kommt hierzu noch ein beeinträchtigter Hautzustand, steigt die Anfälligkeit massiv. Beeinträchtigungen der Haut:
- Hautschäden (rissige, trockene Haut, Pergamenthaut)
- Feuchtigkeit (auch durch Inkontinenz verursacht)
- Unzureichende Hautpflege im Alter
Außerdem wirken sich bestehende Grunderkrankungen, wie Durchblutungsstörungen, verminderte sensorische Wahrnehmung, akute Infekte und bspw. die Stoffwechselerkrankung Diabetes mellitus sehr begünstigend auf die Entstehung aus.
Besonders adipöse Menschen (Adipositas) sind von einem Dekubitus bedroht, da nur noch wenig oder sehr erschwerte Bewegung stattfindet. Umso höher das Eigengewicht des Körperteils, desto mehr Druck wird aufgebaut.
Im Gegensatz dazu, haben Untergewichtige ebenfalls ein erhöhtes Dekubitusrisiko, da knöcherne Strukturen und Haut nicht von einer Fettschicht geschützt werden.
Das bestehende Risiko für einen Dekubitus kann anhand einer Skala erfasst werden. Hierzu eignet sich die Norton-Skala, welche 1962 von der Krankenschwester Doreen Norton entwickelt wurde. Die Risiko Erfassung-Skala orientiert sich am Allgemeinzustand des Betroffenen und setzt sich aus 9 Unterpunkten zusammen.
Die Norton Skala
Das Risiko eines Dekubitus ist umso höher, je niedriger das Skalenergebnis ist.
- Niedriges Risiko: 24-25 Punkte
- Mittleres Risiko: 19-23 Punkte
- Hohes Risiko: 14-18 Punkte
- Sehr hohes Risiko: 9-13 Punkte
Therapie
Kam es zur Entstehung eines Dekubitus, muss dieser von fachkundigen Pflegekräften, Ärzten und ggf. Wundexperten behandelt werden. Die Maßnahmen der Therapie werden abhängig vom Grad des Dekubitus beschlossen, wobei die sofortige Druckentlastung die Basis jeder Behandlung ist. Man kann nun zweierlei Therapieformen in Erwägung ziehen.
Kausaltherapie
Unter Kausaltherapie versteht man die fachgerechte Lagerung in intermittierenden Abständen des Patienten. Ziel hierbei ist es, die Wunde von jeglichem Druck zu entlasten, da sonst keine Wundheilung eintreten kann. Hilfsweise dienen Lagerungskissen zur Unterlagerung von Körperteilen (Mikrolagerung), sowie zur Umlagerung des Betroffenen (Makrolagerung), um den gesamten Körper in eine druckentlastende Position zu bringen.
Außerdem ist auch der Ernährungszustand zu optimieren. Der Bedarf an Eiweiß und Kalorien ist durch große Wunden stark erhöht.
Lokaltherapie
Bei der Lokaltherapie konzentriert man sich speziell auf die Versorgung des Dekubitus. Hier steht die Wundreinigung an erster Stelle. Der Dekubitus wird von Nekrosen, Fibrinbelägen, Fremdkörpern und überschüssigem Exsudat befreit. Beim Verbandswechsel werden moderne, atraumatische Wundauflagen (z.B. PolyMem ) eingesetzt, welche mehrere Tage auf dem Dekubitus verbleiben und nicht mit der Wunde verkleben. Je nach Wundheilungsphase werden verschiedene Wundauflagen für den Dekubitus in Betracht gezogen.
Wundheilungsphasen
Wollen Sie mehr über die verschiedenen Wundheilungsphase erfahren?
Die operative Entfernung des Dekubitus Grad VI
Nekrosen, Teile des Dekubitus und in manchen Fällen auch Teile des Knochens, müssen hier chirurgisch entfernt werden. Im Anschluss kommt es zur Transplantation von Haut und Weichteilgewebe auf die defekte Körperpartie (siehe auch chirurgisches Debridement).
In jedem Fall sollte eine Schmerztherapie für den Betroffenen in Erwägung gezogen werden, da ein Dekubitus sehr starke Schmerzen verursachen kann und somit die Lebensqualität massiv beeinträchtigt.
Dekubitusprophylaxe
Um einen Dekubitus vorzubeugen, kann man eine Vielzahl von prophylaktischen Maßnahmen anwenden. Die Grundprinzipien der Dekubitusprophylaxe lauten:
Mobilisation• Lagerung • Druckentlastung • Hautpflege • Durchblutungsförderung • Ernährung
Mobilisation und Lagerung zur Dekubitusprophylaxe
Zur Mobilisation gehören nicht nur das Aufstehen, sondern auch Bewegungsübungen, welche im Rollstuhl, im Sessel oder im Bett durchgeführt werden können. Gerade bei der morgendlichen Grundpflege können passive Bewegungsübungen eingebaut werden und Betroffene sollten regelmäßig zur Bewegung aktiviert werden.
Für Bettlägerige gibt es unterschiedliche Lagerungstechniken. Beim Lagerungsvorgang sollten jedoch Gewebeschonende Lagerungs- und Transfertechniken angewandt werden, um Zug- und Scherkräfte zu vermeiden.
- Die am häufigsten angewendete Technik ist die 30-Grad Schräglagerung. Diese Lagerung wird als besonders angenehm empfunden, da der Patient zum größten Teil auf seinem Rücken liegen kann. Außerdem verhindert sie bestmöglich entstehende Druckschäden.
- Die entgegengesetzte Alternative ist die 135-Grad-Lagerung. Hierbei liegt der Betroffene fast auf dem gesamten vorderen Körper (Bauch). Diese Technik nimmt zwar den gesamten Druck der gefährdeten Dekubitusstellen in Rückenlage, jedoch wird diese Lagerung häufig als sehr unangenehm empfunden und dadurch nur auf Wunsch des Betroffenen ausgeführt.
- Früher kam häufig die 90-Grad Lagerung zum Einsatz, welche jedoch nicht mehr angewandt werden soll, da hier zu viel Gewicht auf die gefährdeten Stellen in Seitenlage einwirkt.
Durch das Unterlagern von gefährdeten Körperteilen kann man hier mit Hilfsmitteln, wie kleinen Kissen, Watteverbände, Wasserkissen und Fersenschoner den direkten Druck verringern.
Druckentlastung zur Dekubitusprophylaxe
Über die Krankenkasse können ebenfalls Anti-Dekubitus-Hilfsmittel angefordert werden, welche bei einer hohen Gefährdung und vor allem bei Bettlägerigkeit in jedem Falle genehmigt werden. Diese verringern den Druck, der auf die gefährdete Stelle einwirkt. Es kommt zu einer gleichmäßigen Verteilung des Körpergewichts.
Weichlagerungssysteme
Weichlagerungssysteme sind spezielle Matratzen die aus Schaumstoff mit Gelauflagen oder Luftkammern bestehen.
Wechseldrucksysteme
Wechseldrucksysteme sind Matratze die aus vielen einzelnen Luftkammern bestehen. Diese werden elektronisch, abwechselnd mit Luft aufgepumpt. Ziel ist die automatische Verlagerung des eigenen Körpergewichtes.
Micro Stimulationssysteme
Diese Matratzen sind elektrisch gesteuert und fördern durch eigenständige, kleine Bewegungen die Eigenbewegung des Betroffenen. Sie haben außerdem positive Auswirkungen auf die Durchblutung des Betroffenen.
Anti Dekubitus Sitzkissen
Anti Dekubitus Sitzkissen sollen den Druck auf das Gesäß verringern und somit einen Dekubitus an dieser Stelle vorbeugen.
Grundsätzlich gilt, dass jede Lagerungsform individuell auf den Betroffenen angepasst werden sollte und wenn möglich, nach Rücksprache und Wohlbefinden erfolgt. Wichtig ist, dass der Positionswechsel kontinuierlich und in regelmäßigen Abständen stattfindet. Die Empfehlung liegt bei einem zeitlichen Intervall von ca. zwei Stunden.
Hautpflege zur Dekubitusprophylaxe
Die Anfälligkeit für einen Dekubitus steigt außerdem bei einem schlechten Hautzustand. Ist der Hauttugor unzureichend oder die Haut eher spröde, rissig, und trocken, wird hier die Entstehung begünstigt.Die Anfälligkeit für einen Dekubitus steigt außerdem bei einem schlechten Hautzustand. Ist der Hauttugor unzureichend oder die Haut eher spröde, rissig, und trocken, wird hier die Entstehung begünstigt.
Eine tägliche Inspektion der Haut auf erste Anzeichen, wie bspw. Rötungen, ist wichtig. Machen sich Rötungen bemerkbar, sollte umgehend der Fingertest durchgeführt werden.
Bei der Körperpflege sollten ausschließlich pH-neutrale Seifen und Cremes verwendet werden, da diese eine entfettende und hautschonende Wirkung haben und die Haut somit nicht zusätzlich gereizt wird. Bestenfalls sollte jedoch klares Wasser verwendet werden. Natürliche Zusätze, wie Rosmarin, Pfefferminze wirken besonders belebend, erfrischend und können die Durchblutung anregen.
Gibt es schon einen bestehenden Dekubitus, ist es weiterhin wichtig, dass der Wundrand mittels einer speziellen Creme geschützt wird. Diese soll verhindern, dass der Wundrand durch austretende Wundflüssigkeit aufweicht. Eine Mazerierung des Wundrandes würde die Anfälligkeit einer Besiedlung von Keimen erhöhen. Solang der Betroffene kontinent ist und in der Lage ist zur Toilette zu gehen, sollte er dies auch tun oder zumindest in regelmäßigen Abständen dazu aufgefordert oder geführt werden. Kommt die Haut, eventuell sogar über einen längeren Zeitraum, mit Stuhl oder Urin in Kontakt, kommt es zu einer Besiedlung von Bakterien. Nach der Ausscheidung sollten zusätzliche Waschungen erfolgen, um die Keimbesiedlung zu minimieren.
Ernährung zur Dekubitusprophylaxe
Ein wichtiger Bestandteil der Dekubitusprophylaxe ist die Ernährung. Der Aufbau des Körpergewebes, sowie die Stoffwechselprozesse basieren auf Ernährung. So kann körpereigenes Gewebe und die Haut intakt gehalten werden. Eine unzureichende Flüssigkeitsaufnahme, sowie Fehl- oder Mangelernährung, können zur Entstehung eines Dekubitus beitragen.
Insbesondere ist auf eine ausreichende Eiweißzufuhr, sowie auf die Zufuhr von wichtigen Vitaminen (C, A, Zink, Eisen), zu Außerdem wirkt sich eine hinreichende Eiweißversorgung positiv auf die Wundheilung aus, da der Körper hierbei viel Energie und Zellbaumaterial verbraucht. Defizite sollten mittels der Ernährung, ggfls. auch durch Nahrungsergänzungsmittel, ausgeglichen werden.
Durch eine ausreichende H2O-Zufuhr wird die Durchblutung und somit die Nährstoffzufuhr im Gewebe. Bei Mangelernährung und Klienten, welche unter Kachexie leiden, haben automatisch einen geringeren Anteil an Fettgewebe. Die Folge ist, dass Knochenvorsprünge weiter herausragen und wenig bis kein Gewebe zwischen Haut und Knochen liegt.
Eine ausgewogene Ernährung wirkt sich außerdem unterstützend auf die Immunkompetenz aus und senkt somit Infektionsanfälligkeit der benötigte Nährstoffe für einen gesunden Nährstoffhaushalt setzen sich grob gefasst, wie folgt zusammen:
%
Kohlenhydrate
%
gesunde Fette
%
Eiweiße (Proteine)
%
Spurenelemente, Mineralstoffe & Vitamine
Weitere Maßnahmen zur Dekubitusprophylaxe
Des Weiteren gibt es noch eine Vielzahl an Maßnahmen, die das Risiko für einen Dekubitus senken.
- Bei häufigem Schwitzen oder Inkontinenz sollte der Wechsel von Kleidung und Bettwäsche häufiger statt Dadurch kann eine Mazerierung (Aufweichen der Haut durch Feuchtigkeit) vermieden werden. Bei der Wäsche sollten atmungsaktive Stoffe ausgewählt werden.
- Auch kleine, härtere Gegenstände am und um den Körper, Knöpfe und Nähte an Kleidungsstücken, sollten vermieden werden. Diese drücken ebenfalls auf gefährdete Hautpartien.
- Die Weitergabe von Informationen zur Dekubitusprophylaxe an Angehörige oder Klienten im ambulanten Bereich, ist sehr ratsam. Vorteilhaft sind regelmäßige Beratungsgespräche mit Betroffenen.
Kontaktieren Sie uns!
Rufen Sie uns an!
0341 - 253521-0
Schreiben Sie uns!
info@mediset.de
Unser Standort
Poststr. 15,
04158 Leipzig
