Wundinfektionen
Entstehung, Symptome und Therapie
Wundinfektion
Eine Wundinfektion liegt dann vor, wenn Mikroorganismen durch die verletzte Haut, also die offene Wunde, in selbige sowie den Organismus eintreten. Untergliedert wird eine Wundinfektion unter anderem in unterschiedliche Kolonisationsgrade, aber auch hinsichtlich ihrer Erreger. Symptome einer solchen Infektion treten sowohl an der Wunde selbst, aber auch innerhalb des Organismus auf.
Wundinfektion: Definition und Erklärung
Wunden sind für Erreger empfänglich. Sie liefern eine offene Eintrittsstelle, über der beispielsweise Viren, Bakterien, Pilze oder Parasiten in den Organismus eindringen. Ebenso können sich selbige auf der Wunde und dem verletzten Gewebe niederlassen und da ausbreiten. Handelt es sich um chronische Wunden, sind deshalb auf dieser auch viele verschiedene Erreger vorzufinden. Für die Diagnose und eine weitere Behandlung ist meist unverzichtbar, dass ein Abstrich der Wunde erfolgt, um sich ein genaues Bild der jeweiligen Erreger zu verschaffen. Besondere Wichtigkeit erlangt dieser, wenn die Wundinfektion über multiresistente Erreger geschah.
Charakteristisch zeichnet sich eine Wundinfektion durch den hohen Entzündungsgrad aus. In der Medizin ist die infizierte Wunde die am häufigsten anzutreffende und zugleich schwerwiegendste Ursache, die sich hinter einer gestörten Wundheilung verbirgt. Eine Wundinfektion beeinflusst nicht nur in maßgeblichem Ausmaß die Wundheilung negativ, auch können durch das Eintreten der Erreger weitere Komplikationen in Form zusätzlicher Erkrankungen entstehen. Hinsichtlich der Therapie ist es aus medizinischer Sicht daher besonders wichtig, dass die Wundinfektion frühzeitig erkannt und zielführend behandelt wird.
Beeinflusst wird die Wahrscheinlichkeit einer Wundinfektion unter anderem durch die Gesamtzustand des betroffenen Patienten, die Anzahl der Erreger sowie mögliche Gegenmaßnahmen, die frühzeitig ergriffen werden. Die Art und Schwere der Wunde selbst, kann ebenfalls eine Rolle dabei spielen, ob sich eine Wundinfektion bildet. Größere Wunden sind entsprechend anfälliger für Erreger.
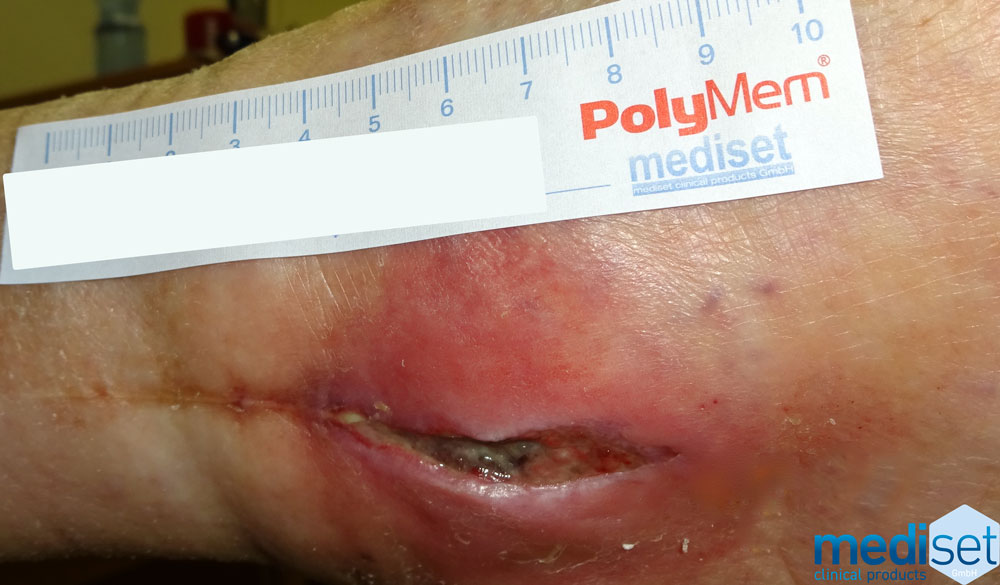
Beispiel einer Wundinfektion
Auf dem Bild ist eine infizierte Wunde zu erkennen, die alle Merkmale und Symptome aufweist (Rötung, Schwellung, Schmerz, Wärme, Funktionsstörung).
Ursachen und der Entstehung von Wundinfektionen
Eine infizierte Wunde resultiert aus dem Kontakt mit Mikroorganismen. Besonders häufig sind Bakterien. Die drei weiteren Mikroorganismen, Viren, Pilze sowie Parasiten, resultieren zwar ebenfalls in einer Wundinfektion, sind in der Praxis aber seltener anzutreffen. Bei allen vier Organismen gilt: Eine Verletzung beziehungsweise Wunde muss nicht zwangsläufig in eine Wundinfektion gelangen. Ob sich eine infizierte Wunde bildet, ist maßgeblich vom Immunstatus des Patienten abhängig. Kann das Immunsystem die Erreger bekämpfen, bevor sie sich ausbreiten, kann eine septische Wunde ausbleiben. Die Anzahl der Erreger ist dafür ebenso entscheidend.
Besonders häufig entsteht eine infizierte Wunde durch diese Erreger:
- Enterobakterien
- Staphylococcus aureus
- Pseudomonas aeruginosa
Pseudomonas aeruginosa und Staphylococcus aureus sind statistischen Erhebungen nach in 75 Prozent der Fälle für eine Wundinfektion verantwortlich.
Aus medizinischer Sicht ist es erforderlich, die infizierte Wunde nach der Ursache zu untersuchen. Zu diesem Zeitpunkt ist die Ursache für die Wunde selbst im Regelfall bereits bekannt, selbige steht aber nicht im Verhältnis zur Wundinfektion. Um ein klares Bild zu erhalten, warum sich ein septische Wunde gebildet hat, wird eine Reihe von diagnostischen Mitteln genutzt. Sie alle haben zum Ziel, die Wundinfektion nachzuvollziehen und vor allem die da befindlichen Erreger zu bestimmen. Die medizinische Empfehlung sieht vor, dass die infizierte Wunde einen kompletten Abstrich auf die gesamte Wundfläche erhält. Das hierbei häufig genutzte Verfahren heißt “Essener Kreisel”.
Bakterien lassen sich bei einer Wundinfektion in jedem Fall nachweisen.
Hinsichtlich der Ursache und Entstehung einer Wundinfektion wird ebenfalls bedacht, wie die Wunde selbst zustande kam. Eine septische Wunde nach einer Operation ist entsprechend häufiger auf Krankenhauskeime zurückzuführen, eine Bisswunde hingegen ist eher mit selteneren Keimen besiedelt. Eine septische Wunde, die außerhalb eines Krankenhauses auftritt, ist zumeist mit den weit verbreiteten, oben genannten Pseudomonas aeruginosa und Staphylococcus aureus besiedelt. Für Mediziner ist es, wenn eine septische Wunde beurteilt wird, daher ebenfalls wichtig zu wissen, wie es zu der Verletzung kam.
Bezüglich der Ursache und Entstehung einer Wundinfektion ist zu bedenken, dass sich das Risiko für eine infizierte Wunde je nach Körperareal erhöht. Eine Wunde rund um oder in der Nähe vom Anus weist beispielsweise eine höhere Bakterienfrequenz auf, als das am Knie der Fall ist. Außerdem kann sich eine infizierte Wunde indirekt ausbreiten, nämlich wenn Keime aus dieser zu weiteren Körperarealen getragen werden. Das geschieht häufig beim Duschen, da das Wasser die Keime nicht neutralisiert und sie sich an anderer Stelle niederlassen.
Symptome einer infizierten Wunde
Eine infizierte Wunde kann sowohl lokal Symptome als auch ganzheitlich im Organismus hervorrufen.
Entsprechend sind die Symptome einer Wundinfektion sehr vielfältig. Die infizierte Wunde selbst wird unabhängig ihrer Ursachen die typischen Anzeichen einer Entzündung aufweisen. Folglich sind lokal, wenn eine Wundinfektion vorliegt, diese Symptome zu erwarten:
- Rubor (Rötung)
- Tumor (Schwellung)
- Dolor (Schmerz)
- Calor (Erwärmung)
- Functio laesa (Funktionsstörung beziehungsweise Einschränkung der Mobilität)
In vielen Fällen eitert eine septische Wunde, was sowohl am Austritt des Eiters selbst als auch durch eine entsprechende Schicht beziehungsweise “Kruste” erkenntlich wird. Eine septische Wunde kann außerdem die Struktur des Gewebes temporär verändern. Ebenso zeichnet sich eine septische Wunde durch einen üblen, unangenehmen Geruch sowie eine Taschenbildung am Grund der Wundinfektion aus. Eine septische Wunde resultiert häufig in kontinuierlich ansteigenden Schmerzen.
Der zweite Teil der Symptome fällt bei einer Wundinfektion auf solche, die auf eine systemische Infektion hindeuten. Diese Symptome sind nicht unmittelbar lokal bei der Wundinfektion selbst zu beobachten, dafür aber beim Patienten in seiner Ganzheit. Eine septische Wunde mit phlegmonöser Ausbreitung könnte zum Beispiel zu diesen Symptomen führen:
- Fieber und Schüttelfrost (auch im Wechsel)
- Tachykardie (Herzrasen)
- Tachypnoe (beschleunigte Atmung)
- Übelkeit
Diese Symptome, insbesondere die beschleunigte Atmung und das Herzrasen sowie Fieber, können dafür sorgen, dass mit der Wundinfektion noch weitere Symptome einhergehen, die dann nicht direkt durch die infizierte Wunde/septische Wunde, dafür aber durch deren Symptomatik ausgelöst werden.

Beitrag: Wundbelag
Beitrag: Wundheilungsphasen

Beitrag: Antiseptisch
Wundinfektion: Kolonisationsgrade und ihre Bestimmung
Die Beurteilung einer Wundinfektion nach Kolonisation und Kontamination gibt vor allem für die darauffolgende Behandlung entscheidende Hinweise. Teilweise sind diese zwangsläufig notwendig, zum Beispiel bei multiresistenten Erregern, wie sie häufiger bei einer Wundinfektion im Krankenhaus, meist nach einer Operation, auftreten. Zu beachten ist an dieser Stelle, dass Kolonisationsgrade meist nicht absolut eindeutig ausfallen, da eine infizierte Wunde fließende Übergänge zwischen verschiedenen Graden aufweisen könnte. Das tritt häufiger auf, wenn eine Wundinfektion bereits chronisch geworden ist.
Die Medizin unterscheidet bei der Wundinfektion zwischen diesen Kolonisationsgraden:
- Kontamination
- Kolonisation
- Kritische Kolonisation
- Lokale Infektion
- Systemische Infektion
Die Kontamination ist der Basiszustand einer Wundinfektion. Keime sind vorhanden und nachweisbar, da eine infizierte Wunde nicht steril ist. Es erfolgt keine Beeinträchtigung des Patienten. Eine chronische Wundinfektion ist zwangsläufig kontaminiert.
Eine Kolonisation beziehungsweise später kritische Kolonisation tritt dann auf, wenn sich für die Wundinfektion verantwortliche Keime vermehren und später stark vermehren. Die Wundheilung ist durch diese Form der Wundinfektion bereits negativ beeinträchtigt. Ob es sich um eine Kolonisation oder kritische Kolonisation handelt, ist von der Anzahl der Erreger abhängig. Aus klinischer Sicht ist zudem eine Unterscheidung der Wundinfektion zwischen Kontamination und (kritischer) Kolonisation nicht möglich.
Eine septische Wunde kann zu einer lokalen und später auch zu einer systemischen Infektion führen. Normalerweise führt eine septische Wunde zuerst zu einer lokalen, die systemische Infektion kann sich aber in kurzer Zeit anstellen. Ausgelöst wird beides durch eine starke Vermehrung der Erreger. Es stellen sich dann die oben genannten, klassischen Symptome einer Entzündung ein. Die chronische, septische Wunde kann dafür sorgen, dass insgesamt ein nur kurzer Zeitraum hin zur systemischen Infektion vergeht. Mitunter werden beide Grade auch simultan diagnostiziert.
Diagnostik bei einer Wundinfektion
 Die Diagnostik ist bei einer Wundinfektion verhältnismäßig einfach. Lokale Entzündungen können von erfahrenen Medizinern mit bloßem Auge erfasst werden, außerdem deutet die gestörte Wundheilung auf eine infizierte Wunde hin. Weitere der Symptome, wie Schwellungen, Übererwärmungen, Schmerzen des Patienten oder Rötungen sind diagnostisch ebenfalls leicht zu erfassen. Bei Eintritt von Fieber hat die septische Wunde für eine Infektion im Körper gesorgt.
Die Diagnostik ist bei einer Wundinfektion verhältnismäßig einfach. Lokale Entzündungen können von erfahrenen Medizinern mit bloßem Auge erfasst werden, außerdem deutet die gestörte Wundheilung auf eine infizierte Wunde hin. Weitere der Symptome, wie Schwellungen, Übererwärmungen, Schmerzen des Patienten oder Rötungen sind diagnostisch ebenfalls leicht zu erfassen. Bei Eintritt von Fieber hat die septische Wunde für eine Infektion im Körper gesorgt.
Im ersten Schritt der Diagnostik wird ein mikrobiologischer Nachweis der Wundinfektion erstellt, sofern der behandelnde Arzt das für erforderlich erhält. Dafür erfolgt beispielsweise ein Wundabstrich, auch die Entnahme von Gewebeproben ist möglich, sofern es sich um eine septische Wunde handelt. Zuvor wird die Wunde dafür gründlich gereinigt, insbesondere um sie von Eiter und Schmutz zu befreien. Das liegt unter anderem daran, dass auch eine septische Wunde meist über Eiter verfügt. Die Trefferquote bei einem Abstrich der Wundinfektion beträgt etwa 44 Prozent, mit einer Aspiration von tieferem Gewebe erhöht sich diese auf 88 Prozent. Wird die Wunde zuvor desinfiziert, reduziert sich die Trefferquote in beiden Fällen maßgeblich.
Zur weiteren Diagnose einer Wundinfektion empfehlen sich unterschiedliche Verfahren, die Vor- und Nachteile mit sich bringen. Das Röntgen einer Wundinfektion könnte sinnvoll sein, wenn tatsächlich im Röntgenverfahren darstellbare Anzeichen vermutet werden. Eiter lässt sich beispielsweise teilweise darstellen. Wird eine größere septische Wunde mit einem MRT erfasst, sind Ergebnisse vor allem bei größeren Vorgängen anständig verwertbar, das MRT selbst aber kostspielig und zeitaufwändig. Ein Ultraschall kann bei einer Wundinfektion Flüssigkeiten darstellen, muss aber mit desinfiziertem Ultraschallaufsatz erfolgen.
Veriforte® med - Wundspüllösung
Schonende und sehr gut verträgliche Wundspüllösung auf HOCL Basis.
Behandlung bei infizierten und septischen Wunden
Die Therapie unterscheidet sich je nach Art der Wundinfektion. Als Basistherapie ist bei einer Wundinfektion vorgesehen, dass diese regelmäßig gesäubert sowie gespült wird. Man spricht von einer Wundrevision. Ein Debridement kann sinnvoll sein, um nekrotisches Gewebe innerhalb der Wundinfektion abzutragen. Nässt die infizierte Wunde sehr stark, sind Entlastungen durch Wunddrainagen möglich. Generell wird eine Wundinfektion immer mit häufigeren Verbandswechseln versorgt, wobei besonders wichtig ist, dass das Verbandsmaterial entsprechende Eigenschaften aufweist um die Wunde feucht zu halten und Exsudat aufsaugen. Dazu werden Verbände aus der modernen Wundversorgung, wie zum Beispiel PolyMem eingesetzt.

Die lokale infizierte Wunde ist durch solch eine konsequent, mittelfristig angelegte Wundtherapie gut behandelbar. Eine septische Wunde mit phlegmonöser Ausbreitung wird weiterführend behandelt. Die septische Wunde kann getreu ihres Namens eine schwere Sepsis auslösen oder hat diese bereits ausgelöst. Systemische Folgesymptome wie Schüttelfrost und Fieber sind denkbar. Eine septische Wunde mit einhergehender Sepsis wird entsprechend ganzheitlich behandelt. Üblicherweise erfolgt sofort die Gabe ausgewählter Antibiotika, mitunter auch Breitband-Antibiotika. Insbesondere die Sepsis, ausgelöst durch die septische Wunde, erschwert die Behandlung und macht weitere Therapieschritte erforderlich. Liegt eine septische Wunde vor, können Antibiotika sowohl in Form von Tabletten als auch via Infusion verabreicht werden. Eine Wundinfektion via Antibiotika-Infusion zu behandeln, ist insgesamt selten und wird nur in schweren Fällen oder unmittelbar nach einer Operation gewählt.
Die septische Wunde und ihre Therapie werden maßgeblich durch die Art der Bakterien sowie die Historie des Patienten bestimmt. Entscheidend sind mikrobiologische Untersuchungsergebnisse der Wundinfektion, ob bereits ähnliche Entzündungen in der jüngeren Vergangenheit vorlagen und ob der Patient allergisch auf ausgewählte Antibiotika reagiert. Sobald die septische Wunde untersucht wurde und das mikrobiologische Ergebnis der Wundinfektion vorliegt, ist es mitunter notwendig, dass das zur Behandlung angesetzte Antibiotikum gewechselt wird. Generell wird die septische Wunde außerdem immer mit bakterienreduzierenden Mitteln, wie Wundspüllösungen versorgt.
Bei einer nur sehr selten anzutreffenden Komplikation, der nekrotisierenden Weichteilinfektion, ist schnelles Handeln in Form einer chirurgischen Versorgung sowie Reinigung erforderlich. Bei solch einer Wundinfektion stehen die Schmerzen, die der Patient durch die infizierte Wunde verspürt, in keinem Verhältnis zur äußeren Erscheinung dieser.
Die septische Wunde beziehungsweise infizierte Wunde wird unter anderem mit diesen Wirkstoffen behandelt:
- HOCl hypochlorige Säure
- Polihexanid
- Octenidin
- Povidon-Iod
Deren Wirksamkeit ist maßgeblich davon abhängig, welche Erreger bei der Wundinfektion festgestellt werden.
Wundinfektion: Besonderheiten aufgrund resistenter Erreger
Als “besonders” gilt eine solche infizierte Wunde deshalb, weil die dafür verantwortlichen Erreger Resistenzen aufweisen. Solche Resistenzen bei einer Wundinfektion können sein:
Kontaktieren Sie uns!
Rufen Sie uns an!
0341 - 253521-0
Schreiben Sie uns!
info@mediset.de
Unser Standort
Poststr. 15,
04158 Leipzig

