Ulcus cruris
Das offene Bein
Was ist ein Ulcus cruris?
Was in der medizinischen Fachsprache als Ulcus cruris bezeichnet wird, ist ein Unterschenkelgeschwür und wird im Volksmund auch als “Offenes Bein” bezeichnet. Mit diesem Begriff wird ein Hautdefekt am Unterschenkel beschrieben, der bis in die Lederhaut oder tiefer reicht.
Das Ulcus cruris zeigt sich in drei Formen, die kombiniert oder einzeln auftreten:
- Arteriell bedingter Ulcus cruris (Ulcus cruris arteriosum)
- Venös bedingter Ulcus cruris (Ulcus cruris cenosum)
- Mischformen (Ulcus cruris mixtum)
Der venös bedingte Ulcus cruris ist mit 85 Prozent die häufigste Erkrankungsform, gefolgt von der Mischform mit 10 Prozent. Der arteriell bedingte Ulcus cruris ist mit ungefähr 5 Prozent die seltenste Erkrankungsform dieses Beingeschwürs.
Symptome bei einem Ulcus cruris
Ein Ulcus ist ein tiefreichender Gewebedefekt der Haut mit unterschiedlichen Ursachen. Dabei ist der Defekt so intensiv ausgeprägt, dass weder Oberflächen- noch Tiefenepithel zur Verfügung stehen, um das geschädigte Gewebe wiederherzustellen. Die Tiefe des Geschwürs kann bis in die subkutane Schicht reichen. Bei erfolgter Heilung bleibt stets eine Narbe zurück.
Der Ulcus ist eine tiefe Wunde, die nicht von alleine verheilt. Aus dem Inneren tritt eine Flüssigkeit aus, die dazu führt, dass die Wundränder aufweichen (Mazeration). Meist sind diese Wunden dauerhaft feucht und nässen.
Symptome Ulcus cruris venosum
Bei einem Ulcus cruris venosum beginnt die Symptomatik mit einer verstärkten Braunfärbung der Haut (Pigmentierung). Diese Verfärbung kommt durch Blutzellen zustande, die aufgrund des erhöhten Venendruckes durch die Gefäßwand geschoben werden und sich im angrenzenden Gewebe ablagern. Ihr anschließender Zerfall sorgt für die bräunliche Verfärbung der Haut. Es kann auch zum Auftretenvon gelblichen Hautverfärbungen kommen oder zu weißlich verdünnten Hautstellen, einer Atrophie Blanche. Speziell am inneren Knöchel werden spinnengewebsartige Gefäßzeichnungen sichtbar (Corona phlebectatica).
Weitere Symptome können sein:
- Schwellung des Knöchels und des Unterschenkels, besonders in den Abendstunden
- nächtliche Wadenkrämpfe
- Spannungsgefühl oder ein Kribbeln in den Beinen
- längeres Sitzen oder Stehen bereitet Beschwerden
- Wärme verschlechtert den Zustand
- oberflächliche Venenentzündung, die auf Druck schmerzt
- Besenreiser und Krampfadern
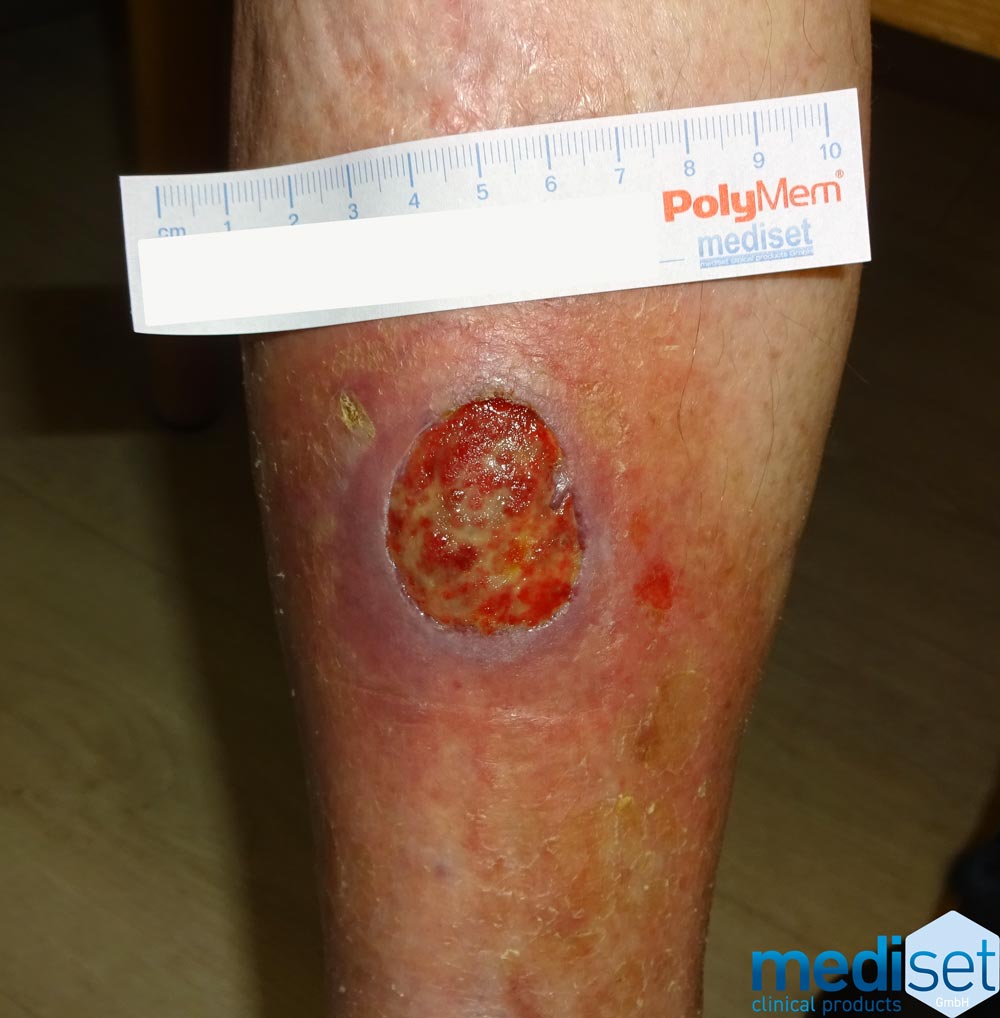
Ulcus cruris venosum
Symptome Ulcus cruris arteriosum
Beim Ulcus cruris arteriosum setzt der Bewegungsschmerz (Claudicatio Intermittens) mit zunehmender Erkrankung immer früher ein. Füße und Beine fühlen sich kalt an und sind blau oder fahlverfärbt. Der Bewegungsschmerz tritt im späteren Krankheitsstadium auch im Ruhestadium und beim Hochlagern der Beine auf.
Bei beiden Formen kann es zu Nagelveränderungen und einer glänzenden, leicht verletzbaren Haut kommen. Letzteres ist die Folge eines Elastizitätsverlustes. Außerdem entwickeln sich kurz vor einer Ulcusentwicklung sogenannte schmerzhafte Platten, die hart und rot gefärbt sind.
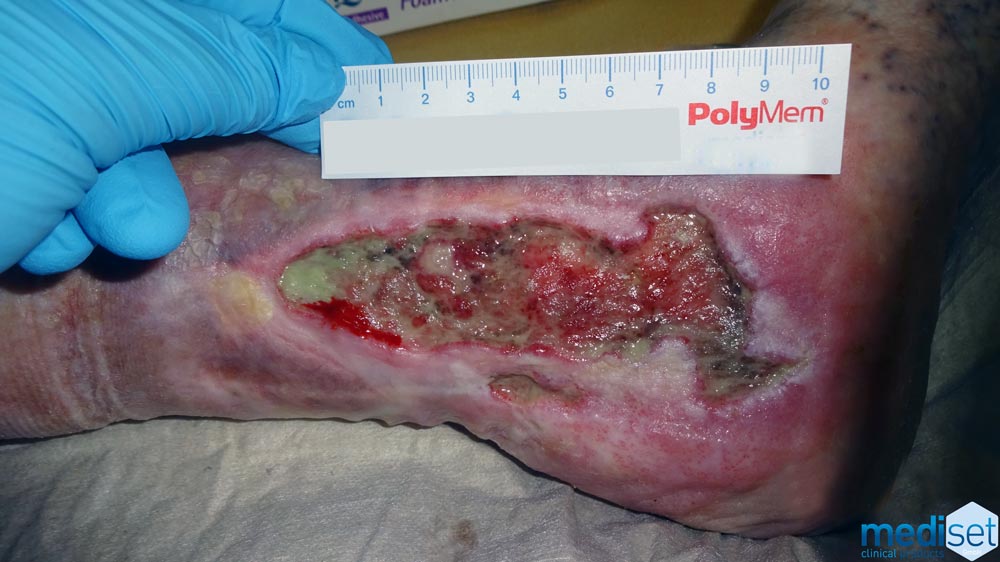
Ulcus cruris arteriosum
Untersuchung und Diagnostik bei einem Ulcus cruris
Bei der Diagnostik eines Ulcus cruris werden nach einer ausführlichen Anamnese die betroffenen Stellen sowie die beteiligten Blutgefäße untersucht. Das erfolgt beispielsweise mithilfe der Duplexsonografie. Bei diesem Gefäßultraschall lässt sich feststellen, ob und welche Gefäße (Arterien/ Venen) krankhaft verändert sind.
Wundabstriche sind ein weiteres diagnostisches Mittel, durch das sich feststellen lässt, ob eine Wundbesiedelung mit MRSA (multiresistenter Keim) vorliegt. Ein Ulcus wird durch seine Größe, die Zeitdauer seines Vorhandenseins, Lokalisation (wo befindet er sich), Tiefe des Geschwüres, Oberflächenaussehen, die Beschaffenheit seiner Randstruktur und die Ätiologie (Ursache des Geschwüres) beschrieben.
Diagnostische Mittel
- Inspektion
- Labor (Abstrich)
- Duplexsonografie
- Farbkodierte Duplexsonografie
- Röntgen/Angiografie
- Computertomographie (CT)
- Magnetresonanztomographie (MRT)
- Lichtreflexionsrheographie
- Air-Plethysmographie
Ursachen des Ulcus cruris
Der Ulcus cruris wird durch arterielle und venöse Gefäßerkrankungen hervorgerufen. Die Veränderung der Gefäße führt zu einem herabgesetzten Stoffwechsel in den Zellen, was zur Mangelversorgung der betreffen Körperstellen führt. Innere Erkrankungen werden durch Hautveränderungen sichtbar, die in ihren schwersten Formen als Ulcus cruris bezeichnet werden. Beim Ulcus cruris venosum liegen die Ursachen in der chronisch venösen Insuffizienz (Chronische Schwächung der Venen). Arteriell bedingte Geschwüre haben als Ursache eine arterielle Verschlusskrankheit.
Die Ursachen des Ulcus cruris venosum
Ein Ulcus Cruris steht immer in Zusammenhang mit einer Minderdurchblutung des Unterschenkelgewebes. In den meisten Fällen handelt es sich dabei um eine venöse Insuffizienz, die durch mehrere Faktoren ausgelöst wird.
Die Ursache des Ulcus cruris venosum liegt in der chronischen Venenschwäche (chronisch-venöse Insuffizienz/ CVI). Normalerweise fließt das Blut aus den Beinen zurück zum Herzen. Durch eine Bindegewebsschwäche kommt es zu Aussackungen in den Venenwänden und die Venenklappen, die für die Verhinderung des Blutrückflusses zuständig sind, können ihre Aufgabe nicht mehr erfüllen.
Dadurch kommt es zum Rückstau des Blutes (Stauungssyndrom) in den Beinvenen. Der Volumenanstieg der Flüssigkeit dehnt die Venen aus, was zur Ausbildung von Krampfadern führen sowie Entzündungsvorgänge und Thromben entstehen lassen kann.
Zusätzlich kommt es durch das Stauungssyndrom zu Ödemen im Knöchelbereich (Schwellungen durch Flüssigkeitsansammlungen), weil durch den steigenden Druck in den Venen Flüssigkeit ins angrenzende Gewebe gedrückt wird. Die Kapillaren (feinste Blutgefäße) werden dabei besonders in Mitleidenschaft gezogen. Die beginnende Mangelversorgung mit Sauerstoff und Nährstoffen führt zur stellenweisen Verhärtung des Haut- und auch Unterhautgewebes. Diese sogenannte Dermatoliposklerose sorgt zusätzlich für eine Mangeldurchblutung des Gewebes, was zum Absterben des Gewebes (Nekrose) und zur Ausbildung eines venösen Ulcus führen kann.
Da die Stoffwechselprodukte bei einer venösen Abflussstörung nicht mehr oder nur eingeschränkt abtransportiert werden und die Hautzellen dadurch absterben, entstehen an diesen Stellen des Gewebes Wunden in Form von Geschwüren – sogenannte Ulcera cruris. Ohne Behandlung breiten sich die anfänglich kleinen Stellen sehr schnell auf dem gesamten Unterschenkel aus. Sie sind sehr schmerzhaft und haben meist einen langen Heilungsprozess.
Der venöse Ulcus cruris entsteht bevorzugt am inneren Knöchel oder an der Innenseite des Unterschenkels. Die Größe des Geschwüres kann dabei die Größe eines Handtellers erreichen und bis in die Tiefe von Muskelhüllen (Faszien) oder Knochen vordringen.
CVI Stadien des Ulcus cruris venosum
Eine chronische Bindegewebsschwäche der Venenwände ist die Ursache für den Ulcus cruris. Diese entsteht nicht über Nacht und lässt sich im Frühstadium erkennen, wenn man die Warnzeichen ernst nimmt. Die chronische Venenschwäche – CVI (chronische venöse Insuffizienz) wird entsprechend ihrem Verlauf in drei Stadien eingeteilt:
CVI 1: Es zeigen sich erste Besenreißer am Knöchel und an den Unterschenkeln. Es kommt zu vorübergehenden Schwellungen, die sich an den Knöcheln, Füßen und Unterschenkeln zeigen. Am inneren oder äußeren Rand des Fußes werden bläuliche Venen deutlich sichtbar, da sich Flüssigkeit in ihnen staut.
CVI 2: Schwellungen und Flüssigkeitsansammlungen sind dauerhaft vorhanden und treten in Form von Ödemen auf. Betroffen sind die Beine, Knöchel und Füße. Die Hautfarbe verändert sich und nimmt bläuliche oder bräunliche Färbungen an. Verhärtungen des Gewebes werden tastbar und schmerzen.
CVI 3: Die Mangeldurchblutung hat zur Folge, dass sich nekrotische Prozesse zu einem offenen Geschwür entwickeln.
Die chronische Venenschwäche kann durch folgende Erkrankungen entstehen:
- Verletzungen durch Unfälle oder Operationen
- Thrombosen
- oberflächliche Venenentzündung
- Schwangerschaft

Unsere Empfehlung bei einem Ulcus cruris
Die Ursachen des Ulcus cruris arteriosum
Ein arteriell bedingte Ulcus cruris entsteht vorrangig an der Ferse und den Zehen und wird durch verengte Arterien hervorgerufen. Während die Venen bei dem venösen Ulcus cruris das Blut nicht ausreichend zum Herzen zurückpumpen, kann das Blut mit seinem Sauerstoff und Nährstoffen bei dem arteriellen Ulcus cruris nicht bis in die kleinsten Blutgefäße der Beine vordringen.
Die sogenannte periphere arterielle Verschlusskrankheit (PAVK) ist für die Mangelversorgung des Gewebes verantwortlich, das infolge der Mangelversorgung abstirbt.
Die periphere arterielle Verschlusskrankheit wird im deutschsprachigen Raum nach Fontaine in mehrere Stadien mit charakteristischen Merkmalen unterteilt (im englischsprachigen Raum wird die Klassifikation nach Rutherford angewendet). Die Einteilung erfolgt aufgrund verursachten Beschwerden beim Gehen, die durch die Durchblutungsstörungen hervorgerufen werden:
Stadium I: Es gibt keine auffälligen Beschwerden (asymptomatisch)
Stadium IIa: Es sind mehr als 200 Meter Gehstrecke möglich Stadium IIb: Es sind weniger als 200 Meter Gehstrecke möglich
Stadium III: Der Schmerz ist dauerhaft (ischämischer Ruheschmerz) Stadium IV: Es kommt zu einem offenen Geschwür (Ulcus)
Da sich die verengten Arterien beim arteriell bedingten Ulcus cruris im Gefäßsystem des gesamten Körpers befinden können, steigt neben dem Risiko eines offenen Beines auch die Gefahr eines Herzinfarktes oder eines ischämischen Schlaganfalles.
Als Ursache gilt bei Verschlusskrankheiten die Arteriosklerose. Bei dieser Erkrankung verdicken sich die Arterien durch arteriosklerotische Plaques, was zu einem verkleinerten Gefäßquerschnitt führt. Der Blutfluss wird gedrosselt und die Sauerstoffversorgung erfolgt nicht mehr in vollem Umfang. Die Gefäßwände werden durch Einlagerungen unflexibel und anschließend ist es nur eine Frage der Zeit, wann in dem betroffenen Arterienbereich ein Riss in der Gefäßwand entsteht. Dieser sorgt für ein Blutgerinnsel, das die ohnehin verdickten Arterien völlig verstopfen kann. Stoffwechselerkrankungen wie Diabetes mellitus und Gicht, hoher Blutdruck, Nikotinkonsum, arterielle Hypertonie und Übergewicht begünstigen Arteriosklerose und in deren Folge die Ausbildung von Geschwüren.
Der arteriell bedingte Ulcus cruris tritt an den Zehen und der Ferse auf. Breitet sich das Geschwür auch unter dem Mittelfuß aus, ist von diabetisch bedingten Ulcera auszugehen.
Die Ursachen des Ulcus cruris mixtum:
Bei einem Ulcus cruris mixtum kann die Kombination aus einer chronisch venösen Insuffizienz und einer peripheren, arteriellen Verschlusskrankheit Ursache der Durchblutungsstörung sein.
Neben den bisher genannten Ursachen kommt auch eine Diabetische Polyneuropathie für die Entstehung eines offenen Beines infrage. Dabei werden die Nerven in den Füßen durch den Diabetes mellitus geschädigt, was die Empfindungsfähigkeit herabsetzt. Kommt es anschließend zu Fehlstellungen der Füße, die zur Wundbildung führen, kann dieser krankhafte Zustand einen Ulcus cruris hervorrufen.
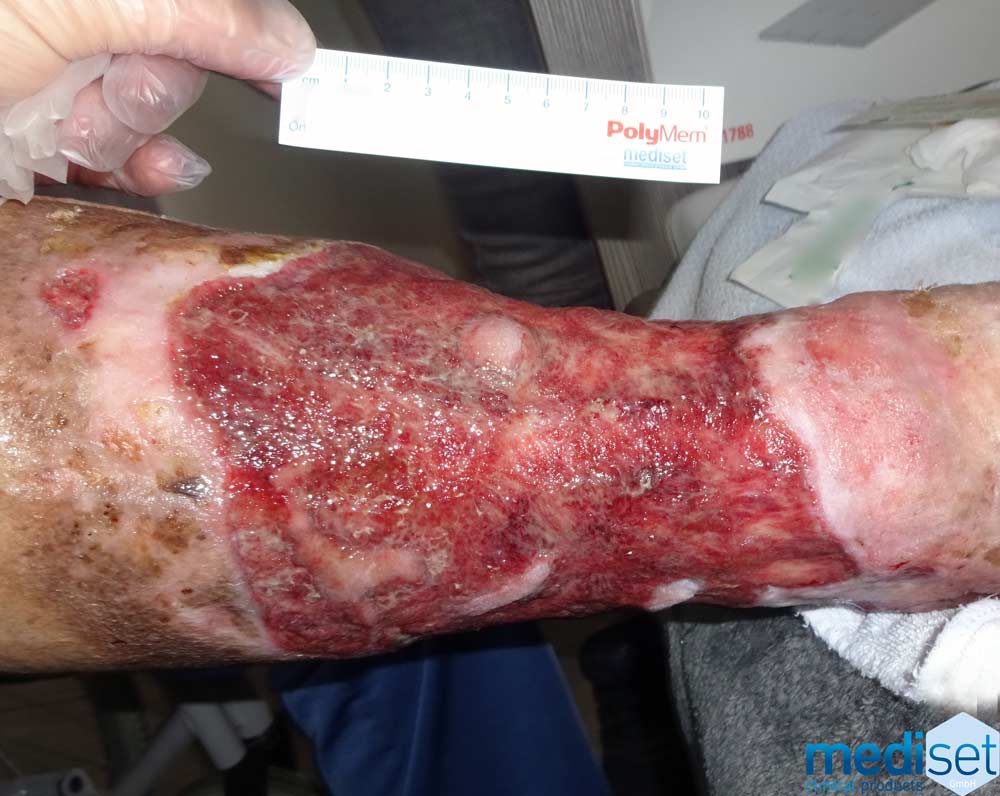
Ulcus cruris mixtum
Prävention des Ulcus cruris
Funktioniert die Durchblutung im menschlichen Körper und werden diesem alle notwendigen Nährstoffe zugeführt, treten Erkrankungen wie ein Ulcus cruris eher selten auf.
Ein gesundes Gefäßsystem ist abhängig von ausreichender Bewegung und einer gesunden Ernährung. Fastfood und Fertignahrung sorgen für Ablagerungen in den Arterien und Venen, was in letzter Konsequenz den Herzinfarkt bedeuten kann.
Außerdem wird das Säure-Basen Verhältnis im Körper durch Fehl- und Überernährung in den sauren Bereich verschoben, was ebenfalls Auswirkungen auf Gefäße und umliegende Gewebestrukturen hat.
Im Grunde sind diese Antworten bekannt, es hapert jedoch an der Umsetzung, weil Übergewicht und mangelnde Bewegung erst nach Jahrzehnten erste Auswirkungen zeigen. Bis dahin bringt eine ungesunde Lebensweise keine Symptome oder Schmerzen hervor. Treten diese ein, ist davon auszugehen, dass jahrelanger Raubbau am Körper seinen Tribut fordert.
Um einem arteriell bedingten Ulcus cruris vorzubeugen, muss das Körpergewicht stimmen. Die Ernährung sollte ausgewogen und möglichst frei von Fertigprodukten sein, da diese für Ablagerungen im Gefäßsystem sorgen.
Bei einem venös bedingten Ulcus cruris braucht das Gefäßsystem Unterstützung, indem die Venen der Beine gestärkt werden. Dabei helfen tägliche Spaziergänge, Wechselduschen für die Beine und Kompressionsstrümpfe, um Druck auf die Beine auszuüben und damit den Blutdurchfluss zu verbessern.
Zu den vorbeugenden Maßnahmen zählen daher:
- eine gesunde Ernährung
- viel Bewegung (Gehen)
- Wechsel zwischen stehender und sitzender Beschäftigung
- Vermeidung von Übergewicht
- Vermeidung von Stress

DryMax Extra ist eine superabsorbierende Wundauflage (Saugkompresse), welche hervorragend für stark exsudierende Wunden geeignet ist.
Behandlung des Ulcus cruris
Wundreinigung
Bei einer offenen Wunde muss ein Arzt oder Wundexperte die Wundversorgung vornehmen.Dafür werden Wundspüllösungen (z.B. Veriforte® med ) eingesetzt, die autolytisch Wundbeläge ablösen können (autolytisches Debridement). Letztendlich kann es auch zu einer chirurgischen Abtragung der Wundbeläge ( chirurgisches Debridment) kommen. Diese wird dann von einem Chirurgen vorgenommen. Die Abdeckung der Wunde kann mit einer polymeren multifunktionalen Wundauflage ( z.B. PolyMem ) erfolgen.
Bioenzymatische Behandlung
Die Wundheilung mit Fliegenlarven ist eine bio-enzymatische Behandlungsform des Ulcus cruris. 100 – 200 Fliegenlarven werden dafür auf die offene Gewebestelle gesetzt. Die Larven befinden sich in einem porösen Säckchen, durch das sie die abgestorbenen Gewebezellen des menschlichen Körpers fressen.
Sie ernähren sich nur von abgestorbenem Gewebe und helfen auf diese Weise bei der Behandlung schwer heilender Geschwüre (biochirurgisches Debridement).
Moderne Wundversorgung
Moderne Wundversorgung kann bspw. mit polymeren multifunktionalen Wundauflagen.Bei dieser sogenannten feuchten Wundbehandlung tritt die Heilung in vielen Fällen schneller ein als bei einer trockenen Wundversorgung. Die Wunde wird vor der Austrocknung und möglichen Keimen geschützt, gleichzeitig lässt sie die freie Zirkulation von Wasserdampf und Gasen zu.Bei der feuchten Wundbehandlung werden verschiedene Materialien eingesetzt:
- Polymere Membranverbände ( z.B. PolyMem)
- Alginate
- Schaumverbände (z.B. FormaFoam)
- Hydrokolloide
- Hydrogele (z.B. Veriforte® Wundgel )
Die richtige Wundauflage wird u.a. anhand der austretenden Flüssigkeitsmenge gewählt. Die Wunde darf dabei nicht austrocknen, gleichzeitig muss auch die richtige Menge an austretender Flüssigkeit aufgenommen werden, damit sich das Gewebe nicht entzündet. Daher werden bei Wunden mit geringem Feuchtigkeitsaustritt Hydrogele verwendet, die dem verletzten Gewebe viel Feuchtigkeit spenden und dessen Hydratation normalisieren. Tritt viel Flüssigkeit aus dem Gewebe, werden Schaumverbände eingesetzt, die das Exsudat entsprechend aufnehmen und die Wundheilung fördern.
In einer Studie konnte nachgewiesen werden, dass Wundheilungen schneller und schmerzfreier erfolgen, wenn sie in einem feuchten Milieu ablaufen. Es muss aber je nach Ursache entschieden werden. Auftretende Nekrosen beim Ulcus cruris arteriosum benötigen beispielsweise eine eher trockene Behandlung, um die Gefahr eines Gangräns zuminimieren.
Kausaltherapie
Die Ursachen beheben (Kausaltherapie) Von großer Bedeutung ist in diesem Zusammenhang die Kausaltherapie. Dabei werden die Ursachen der Durchblutungsstörung hinterfragt und behandelt. Übergewicht, die richtige Einstellung des Blutzuckers bei Diabetes und sofortiger Nikotinverzicht gehören ebenfalls zur Therapie des Ulcus cruris, wie das Stellen von Differenzialdiagnosen.
Hier müssen beispielsweise Lymphödeme, Stoffwechselerkrankungen, das diabetische Fußsyndrom, Verbrennungen, Dekubitus oder Kalziphylaxie ausgeschlossen werden.
Kompressionstherapie
Bei der Kompressionstherapie wird durch Kompressionsbinden oder Stützstrümpfe Druck auf das venöse Gefäßsystem der Beine ausgeübt. Damit soll die Fließgeschwindigkeit des Blutes erhöht werden. Der Durchmesser der Venen verringert sich, die Strömungsgeschwindigkeit des Blutes steigt und senkt gleichzeitig den Druck im venösen System. Durch die Verringerung des Venendurchmessers können die Venenklappen wieder ihrer Aufgabe nachkommen, den Rückfluss des Blutes zu verhindern. Die Kompression bewirkt außerdem, dass Ödeme zurückgehen, weil die Venen die ins Gewebe ausgetretene Flüssigkeit wieder aufnehmen und abtransportieren.
Weitere Behandlungsmethoden eines Ulcus cruris
Eine weitere Methoden zur Behandlung des Ulcucs cruris venosum ist die moderne Venenchirurgie. Dazu zählen die Lasertherapie, Sklerosierungstherapie (Veröden der Krampfadern), das Closure-Verfahren, das endovaskuläre Radiofrequenz-Verfahren und die endoluminale Lasertherapie.
Endovaskuläres Radiofrequenz-Verfahren:
Die Venenwand wird nach einer lokalen Betäubung durch einen Katheter aufgeheizt (mit Hochfrequenzenergie). Dadurch wird die Innenwand des Gefäßes geschädigt, was zum Verschluss der Vene führt.
Closure-Verfahren:
Das Closure-Verfahren ist ein minimalinvasives, endovenöses Verfahren, bei dem die Vene im gesamten Verlauf mit gleichbleibender Temperatur und Ultraschallkontrolle verschlossen wird.
Endoluminale Lasertherapie:
Auch bei dieser Therapieform wird die Vene verschweißt. Dazu wird Laserlichtenergie mithilfe eines Glasfaserlichtkabels in die Vene gebracht, durch die das Gefäß verschlossen wird.
Therapie für Ulcera
Ulcus cruris arteriosum
- Medikamentöse Behandlung
- Ballonaufdehnung, um verengte Arterien zu weiten
- Thrombenarteriektomie
- Bypass
- Adäquate Wundversorgung
Ulcus cruris venosum
- Kompressionstherapie
- Adäquate Wundversorgung
Prognose
Der Heilungsverlauf des Ulcus cruris ist von mehreren Faktoren abhängig. Dazu zählen die Schwere des Krankheitsbildes, Grunderkrankungen und die individuellen Umstände.
Venös bedingte Ulcera crurum heilen in der Regel schneller aus als der Ulcus cruris arteriosum. Besonders wichtig ist die Erstellung einer differenzierten Diagnose, um herauszufinden, ob es sich um einen arteriellen oder venösen Ulcus handelt.
Damit eine dauerhafte Heilung erzielt werden kann, müssen in jedem Fall die Grunderkrankungen behandelt werden, ansonsten besteht das gesamte Leben ein Rezidivrisiko.
Fragen und Antworten zum Ulcus cruris
Wie entsteht ein Ulcus cruris?
Ein Ulcus cruris entsteht durch eine Verengung der Arterien (arterielle Verschlusskrankheit) oder einen Rückstau in den Venen aufgrund chronischer Venenschwäche im betroffenen Bein. Diese Durchblutungsstörungen führen zu einem verminderten Stoffwechsel in den Zellen und einer Mangelversorgung der betroffenen Körperstellen. Die chronische Wunde am Unterschenkel bildet sich, wenn dieses Durchblutungsproblem dauerhaft auftritt.
Was ist ein venöses Ulcus cruris?
Ein venöser Ulcus cruris ist mit 85 Prozent die häufigste Form des offenen Beins. Die aufgrund einer chronischen Venenschwäche entstehenden Geschwüre sind meistens großflächig ausgedehnt. Da das Blut aufgrund von Aussackungen in den Venenwänden nicht mehr zum Herzen zurückfließen kann, entsteht ein Rückstau in den Beinvenen, verbunden mit Ansammlungen von Gewebeflüssigkeit.
Welche Wundversorgung ist bei einem Ulcus richtig?
Die Versorgung einer offenen Wunde muss von einem Arzt oder Wundexperten erfolgen. Die Wunde wird mit einer Wundspüllösung gereinigt, um die Wundbeläge abzutragen. Die Wundbeläge können auch chirurgisch abgetragen werden. Eine polymere multifunktionale Wundauflage deckt die Wunde ab. Für die moderne Wundversorgung stehen Wundabdeckungen aus verschiedenen Materialien zur Verfügung. Die Wunde muss vor dem Austrocknen geschützt werden, doch ist die Aufnahme der austretenden Flüssigkeit wichtig.
Welche Arten von Ulcus cruris gibt es?
Beim offenen Bein werden
- venös bedingte Form, meist an Innenknöchel oder Vorderseite des Unterschenkels
- arteriell bedingte Form, meist am Außenknöchel oder äußerem Fußrand
- Mischform
unterschieden. Die verschiedenen Formen können einzeln oder in Kombination miteinander auftreten.
Wie lange dauert es, bis ein offenes Bein heilt?
Ein offenes Bein ist eine langwierige Erkrankung. Es kommt auf eine konsequente Behandlung an, damit es innerhalb einiger Monate heilen kann. Bei älteren Menschen kann sich die Heilung aufgrund der vermehrten Risikofaktoren auch über mehrere Jahre erstrecken. Die verzögerte Heilung bei älteren Menschen ist auch in der verminderten Regenerationsfähigkeit der Haut bedingt. Für eine dauerhafte Heilung müssen die Grunderkrankungen behandelt werden.
Kontaktieren Sie uns!
Rufen Sie uns an!
0341 - 253521-0
Schreiben Sie uns!
info@mediset.de
Unser Standort
Poststr. 15,
04158 Leipzig
